Les surdités

Les pathologies du système auditif sont classées en fonction
de la zone qui est touchée.
LES PATHOLOGIES LES PLUS COURANTES
Les pathologies du système auditif sont classées en fonction de la zone qui est touchée.
Les pathologies de l’oreille externe ou moyenne sont nommées des surdités de transmissions.
Celles qui touchent l’oreille interne, sont appeler surdité de perception.

Les pathologies de l’oreille externe
La première pathologie, la plus courante, est le bouchon de cérumen. Elle peut provoquer jusqu’à 30 dB de perte auditive. On peut également citer les pathologies de l’épiderme : eczéma, mycose ou champignon. Et enfin, les malformations du pavillon ou du conduit auditif externe.
Le cholestéatome est une « boule de peau » qui pousse dans l’oreille moyenne.
Le cholestéatome résulte généralement de l’inclusion de peau dans l’oreille moyenne depuis le conduit auditif via une poche de rétraction ou une perforation du tympan. Avec le temps, le cholestéatome grandit et s’infecte. L’oreille s’assourdit et un liquide nauséabond en coule régulièrement. Le cholestéatome détruit les délicates structures environnantes, les osselets d’abord (surdité), puis l’oreille interne (surdité, vertiges), le nerf facial (paralysie du visage) et pénètre dans le cerveau (abcès cérébral, méningite). Il est nécessaire de faire un scanner de l’oreille avant de réaliser le traitement chirurgical du cholestéatome
Les pathologies de l’oreille moyenne
Les otites sont les pathologies les plus fréquentes. Certaines otites peuvent, si elles ne sont pas soigner rapidement, provoquer des altérations définitives au niveau de la chaîne tympano-ossiculaire.
Une deuxième pathologie les plus importantes est l’otospongiose.
Elle provoque une immobilisation de l’étrier qui ne peut plus transmettre les vibrations dans la périlymphe.
Microbes et bactéries habitent le nez, les cavités sinusiennes et les trompes d’Eustache (tuyau qui relie l’oreille au nez) sans poser de problèmes. Ces organes sont protégés contre les infections par le système immunitaire, via les anticorps et les globules blancs. Un certain nombre de facteurs: génétiques, anatomiques, infections virales ou bactériennes, rhinite allergique, infections respiratoires hautes, tabagisme passif, reflux gastrique,… peuvent contribuer à leur dysfonctionnement et provoquer otites récidivantes, otites séreuses ou sinusites.
Si la trompe d’Eustache est obstruée, l’oreille moyenne ne respire plus et se remplit de liquide. C’est l’otite séreuse.
Si ce liquide s’infecte, on parle d’otite moyenne aigue.
L’otite séreuse est une inflammation de l’oreille moyenne, chronique et indolore. L’oreille moyenne n’est ni infectée ni douloureuse mais remplie d’un liquide collant qui provoque une surdité. L’otite séreuse peut devenir chronique, signant généralement une immaturité et/ou un dysfonctionnement de la trompe d’Eustache. Celle-ci est fréquemment obstruée par des glandes à l’arrière du nez, les végétations adénoïdes. L’otite séreuse est à surveiller attentivement pour éviter l’apparition de complications : rétraction du tympan, perforation du tympan, cholestéatome.
L’otite moyenne aigue est une infection de l’oreille moyenne par des microbes qui remontent le long de la trompe d’Eustache à la suite d’un rhume ou d’une otite séreuse. L’oreille se remplit de pus, évoluant, en l’absence de traitement, vers la perforation du tympan.
L’otite moyenne aigue est douloureuse, généralement fébrile et épisodique.
Pour plus d’informations concernant les végétations adénoïdes, voir Maladies des amygdales et des végétations, adénoïdectomie.
Prévention et traitement des otites.
Le tabagisme passif favorise le développement des otites moyennes. L’alimentation des bébés et des nourrissons au lait maternel protège relativement des infections, parce que le lait maternel est riche en anticorps et parce que la tétée ouvre les trompes d’Eustache. L’utilisation excessive de la tétine en augmentant la production de salive qui véhicule les bactéries pourrait augmenter le risque de développer des otites par remontée microbienne dans les trompes d’Eustache.
Les otites moyennes aigues sont traitées par des antibiotiques qui ciblent la majorité des microbes incriminés. Si les antibiotiques sont prescrits trop tardivement ou s’il s’agit d’un microbe insensible à l’antibiotique, l’infection évolue vers la perforation du tympan. Brutalement, l’oreille se met à couler et la douleur s’atténue. Si l’ORL constate que le tympan est prêt à se perforer, il peut proposer de réaliser une petite ouverture chirurgicale du tympan, la paracentèse, pour que la cicatrice se ferme plus rapidement et plus systématiquement. Les médecins anglo-saxons privilégient la paracentèse à l’antibiothérapie comme traitement des otites moyennes aigues.
Les otites séreuses sont généralement traitées par des antihistaminiques ou des lavages de nez durant deux mois, bien qu’aucun traitement n’ait réellement démontré son efficacité. Si à la fin du traitement, l’otite séreuse est toujours présente, il faut aspirer le liquide dans l’oreille moyenne par une petite ouverture chirurgicale du tympan (Paracentèse). Pour maintenir ouvert le tympan après la paracentèse et aérer l’oreille moyenne, un petit tube en plastique peut être mis en place, c’est l’aérateur transtympanique (ATT). Si l’otite séreuse est due à l’obstruction de la trompe d’Eustache par des végétations trop volumineuses, une adénoïdectomie est également réalisée.
La perforation du tympan peut survenir suite à une otite moyenne aigue, un traumatisme du tympan ou un dysfonctionnement chronique de la trompe d’Eustache :
- L’otite moyenne aigue est une infection de l’oreille moyenne qui se remplit de pus et forme un abcès qui peut perforer le tympan pour s’évacuer vers l’extérieur. C’est l’otite moyenne aigue perforée.
- Un traumatisme : coup sur l’oreille, plongée sous-marine, nettoyage excessif des conduits d’oreille,…qui peut provoquer une déchirure du tympan, qui se ferme généralement en quelques jours.
- Un dysfonctionnement chronique de la trompe d’Eustache provoque une dépression continue dans l’oreille moyenne, qui aspire le tympan, le fragiliser et peut le perforer.
Une perforation du tympan empêche la transmission des sons, provoque généralement une petite surdité et peut se compliquer :
- l’oreille coule à chaque fois que de l’eau pénètre dans le conduit auditif (piscine, plongée, bain). L’eau charrie des microbes qui passent dans l’oreille moyenne via la perforation. L’infection qui en résulte provoque un écoulement de pus par la perforation.
- une boule de peau peut pousser dans l’oreille moyenne depuis le conduit auditif à travers la perforation et provoquer un cholestéatome.
Si une perforation ne se ferme pas spontanément en quelques mois, une greffe de tympan est réalisée, c’est la tympanoplastie.
La poche de rétraction est une invagination du tympan qui est aspiré dans l’oreille moyenne suite à un dysfonctionnement de la trompe d’Eustache. La poche de rétraction peut évoluer vers la perforation du tympan ou la formation d’un cholestéatome. Une surveillance s’impose et en cas d’évolution vers une complication, le traitement est chirurgical. C’est la tympanoplastie.
Tympanoplastie
La chirurgie de l’oreille moyenne se fait généralement par une incision derrière l’oreille. Le tympan est soulevé et l’oreille moyenne est explorée. En cas de perforation tympanique simple ou dans certains cas de poche de rétraction, une greffe prise autour d’un muscle ou autour du cartilage du pavillon de l’oreille est mise en place sous le tympan pour favoriser sa cicatrisation.
Les pathologies de l’oreille interne
La première pathologie est la presbyacousie , qui est le vieillissement naturel de l’oreille interne. Les cellules ciliées qui sont un élément essentiel du système auditif, disparaissent au fur et à mesure que l’on vieillit mais ne se renouvelle jamais. Plus on avance dans l’âge plus la perception des fréquences aigues devient difficile.
L’exposition aux bruits , peut également détruire des cellules ciliées, dans la zone correspondante à fréquences situées entre 3000 et 6000 Hz, c’est ce qu’on appelle le trauma sonore.
La surdité brusque, est une pathologie qui relève de l’urgence médicale. Une personne peut de façon subite avoir une baisse d’audition de plusieurs de dB (voir de plusieurs dizaines). Le patient doit être hospitalisé le plus rapidement possible.
Les altérations de l’audition
La première pathologie est la presbyacousie , qui est le vieillissement naturel de l’oreille interne. LeLe type de la surdité dépend essentiellement de la localisation de la pathologie au niveau de l’oreille. On distingue classiquement 4 types de surdité :
La première pathologie est la presbyacousie , qui est le vieillissement naturel de l’oreille interne. LeLe type de la surdité dépend essentiellement de la localisation de la pathologie au niveau de l’oreille. On distingue classiquement 4 types de surdité :
1
Les surdités de transmission pures :
Elles sont en rapport avec une atteinte de l’oreille externe ou de l’oreille moyenne.
Elles résultent d’un défaut de transmission des vibrations sonores vers l’oreille interne par le système tympano-ossiculaire.
Le traitement peut être médical mais il est le plus souvent chirurgical, avec d’excellents résultats.
2
Les surdités de perception pures :
Elles sont en rapport avec une atteinte de l’oreille interne
Elles résultent d’un défaut de transduction mécano-électrique par l’organe neurosensoriel.
Le traitement est essentiellement médical, avec des résultats variables selon l’étiologie.
Elles peuvent être améliorées par un appareillage auditif.
3
Les surdités mixes :
Elles conjuguent les deux atteintes : transmission et perception, à des degrés d’implication variables.
4
Les surdités centrales :
Elles sont comme leur nom l’indique d’origine centrale et impliquent le mal fonctionnement du nerf auditif ou des zones du cerveau concernées.
Analyse
Derrière ce titre barbare ce cache les altérations de la perte auditive et généralement de la presbyacousie.
La première est naturellement la dégradation des seuils de perception. Avec l’apparition de la surdité on a de plus en plus de mal à percevoir les sons faibles, puis lorsqu’elle s’aggrave ce sont les sons de niveau moyen qui deviennent imperceptible, etc…
Mais, la presbyacousie va également engendrer un deuxième phénomène que l’on appelle le recrutement , qui est un accroissement plus rapide de la sensation sonore. En effet, on considère qu’un normo entendant, perçois les sons vers 0 à 10 dB, et que la sensation deviens douloureuse vers 100 à 110 dB. Si un malentendant est atteint d’une perte de 40 dB, la sensation douloureuse devrait se situer vers 140 à 150 dB ? Est bien non, elle sera plutôt vers 90 à 100 dB, voire moins. Voilà pourquoi certains malentendants ne supportent pas que l’on crie.
Une altération courante est la dégradation temporelle, qui peut être liée à l’oreille interne, au nerf auditif ou à la mémoire instantanée. Elle n’est systématique mais touche surtout les malentendants les plus âgés. Elle se caractérise par une dégradation de la compréhension lorsque qu’un interlocuteur à un débit trop rapide. Le système auditif n’est plus capable de traiter un nombre d’information important.
Donc avant de parler fort (et de se casser la voix) commencer par parler normalement, mais lentement et avec des mots courants. Vous verrez que c’est moins fatiguant que de s’égosiller toute la journée
L’équilibre – vertiges
L’organisation de l’équilibre par le cerveau dépend de l’intégration d’informations reçues par plusieurs organes:
- les 2 vestibules (partie de l’oreille interne responsable de l’équilibre)
- les 2 yeux
- les récepteurs proprioceptifs (situés dans les muscles et les articulations)
Pour bien fonctionner, le cerveau doit être correctement alimenté en sang et ne doit pas être comprimé.
Tout dysfonctionnement de l’équilibre peut résulter de mauvaises informations provenant des vestibules, des yeux, des récepteurs proprioceptifs, ou encore d’un mauvais fonctionnement du cerveau.
Le vestibule est constitué d’un sac contenant des cellules responsables de la perception de la sensation de montée/descente et d’avancer/reculer. Trois canaux sont appendus au vestibule et sont responsables de l’analyse des mouvements de rotation de la tête dans l’espace.
Un dysfonctionnement vestibulaire provoque classiquement vertiges rotatoires (impression de voir les objets, le paysage, tourner autour de soi). Les patients peuvent également décrire des sensations linéaires (sensation d’être sur un tapis roulant, dans un ascenseur), une sensation d’ébriété, de déséquilibre, déviation du corps sur le côté, nausées, vomissements, angoisse, suées,…
Les troubles de l’équilibre d’origine vestibulaires ont principalement trois origines :
• Le vertige paroxystique positionnel bénin (VPPB) qui est une pathologie bénigne (comme son nom l’indique) et mécanique car provoquée par la présence de petits « calculs » dans un canal semi circulaire. Ce vertige se manifeste en se retournant dans le lit, en penchant ou en relevant la tête et en tournant la tête. Le changement de position de la tête déplace les calculs et provoque un violent vertige rotatoire, accompagné de nausées (rarement de vomissements), d’une sensation de chute (typiquement sans chute). Ce vertige dure en général une vingtaine de secondes et récidive lors de mouvements de la tête. Votre médecin, en manipulant la tête, pose un diagnostic de VPPB et détermine le canal semi-circulaire bouché par les calculs. Par une manipulation adaptée, les calculs sont éliminés et la pathologie est guérie. La manipulation est efficace dans 80% des cas et une consultation de contrôle est programmée une semaine après la manipulation.
• La maladie de Menière se caractérise par des épisodes d’augmentation de la pression liquidienne dans l’oreille interne. Le vestibule est agressé et le patient ressent de violents vertiges, très angoissants, durant plusieurs heures, associés à une sensation de chute sur le côté, à des nausées et des vomissements. L’agression de la cochlée (portion de l’oreille interne qui permet l’audition) provoque une baisse de l’audition et des acouphènes (bourdonnements d’oreille). Si les vertiges disparaissent toujours, l’audition peut se détériore à la longue et les acouphènes s’amplifier. Le traitement repose sur des médicaments qui diminuent la pression dans l’oreille interne lors de la crise de Menière, et qui en permettent un meilleur contrôle en dehors des crises.
• La neuronite vestibulaire est un arrêt soudain, complet et isolé, des informations transmises au cerveau par un vestibule. Le nerf qui transmet les informations du vestibule au cerveau est agressé par un virus et ne fonctionne plus. Le cerveau est donc privé d’une partie des informations lui permettant d’organiser l’équilibre du corps et de la tête. Le patient décrit un intense vertige rotatoire, d’apparition brutale, très angoissant, durant plusieurs jours, associé à une sensation de chute sur le côté, des nausées et des vomissements. Il n’y a pas de plaintes auditives. Au fil des jours, la situation s’améliore. Le traitement repose principalement sur des exercices de kinésithérapie qui vont réapprendre au cerveau à organiser l’équilibre, en étant privé d’un vestibule. C’est la compensation centrale, qui prend plusieurs semaines.
D’autres causes plus rares peuvent être responsables d’un dysfonctionnement vestibulaire de l’équilibre. Elles ne seront pas détaillées ici mais recherchées en consultation. 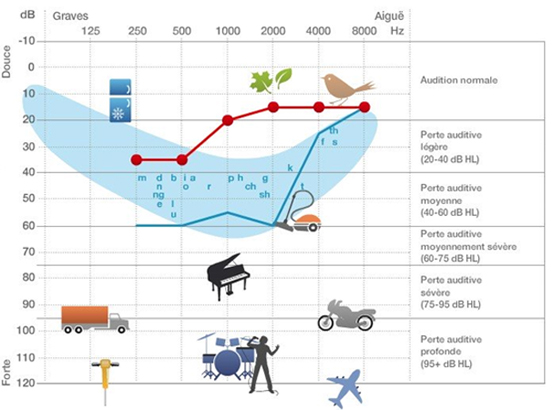


En présence d’un patient qui se plaint de troubles de l’équilibre, votre médecin réalise un examen soigneux de l’oreille interne. Le vestibule est investigué et ses réactions à différentes stimulations, interprétées. L’audition est testée à la recherche d’une éventuelle atteinte de la totalité de l’oreille interne (vestibule + cochlée). Si à l’issue de l’interrogatoire et de l’examen, le diagnostic ne peut être posé, un bilan de l’équilibre est réalisé. Celui-ci teste de façon objective les réactions des vestibules à différentes stimulations, et l’intégration par le cerveau des différentes informations reçues par les organes de l’équilibre (vestibules, yeux, récepteurs proprioceptifs).
Les dysfonctions vestibulaires trouvent presque toujours une issue heureuse. Quel que soit le degré de dysfonction d’un vestibule, une compensation centrale est toujours possible.
Les patients qui présentent une instabilité non pathologique, sont significativement améliorés par la réalisation d’exercices qui permettent au cerveau de mieux utiliser les informations reçues par les différents organes de l’équilibre.


